随着医改步入深水区,继“4+7带量采购”之后,国家层面陆续公布DRG/DIP付费试点城市,在国内探索多年的DRG/DIP医保支付方式改革的靴子也终于落地。究竟什么是DRG/DIP?在中国的政策沿革如何?未来发展的方向?试点城市有哪些值得推广的经验做法?实行DRG/DIP付费会给相关利益方带来哪些影响和机会?……面对这些疑问,我们将进行DRG/DIP改革专题系列研究,来一探究竟。
本篇将着重介绍DRG/DIP的“前世今生”,解读相关概念、二者共同与区别之处、政策速览、改革发展方向以及示范城市实例。
一、概念解读
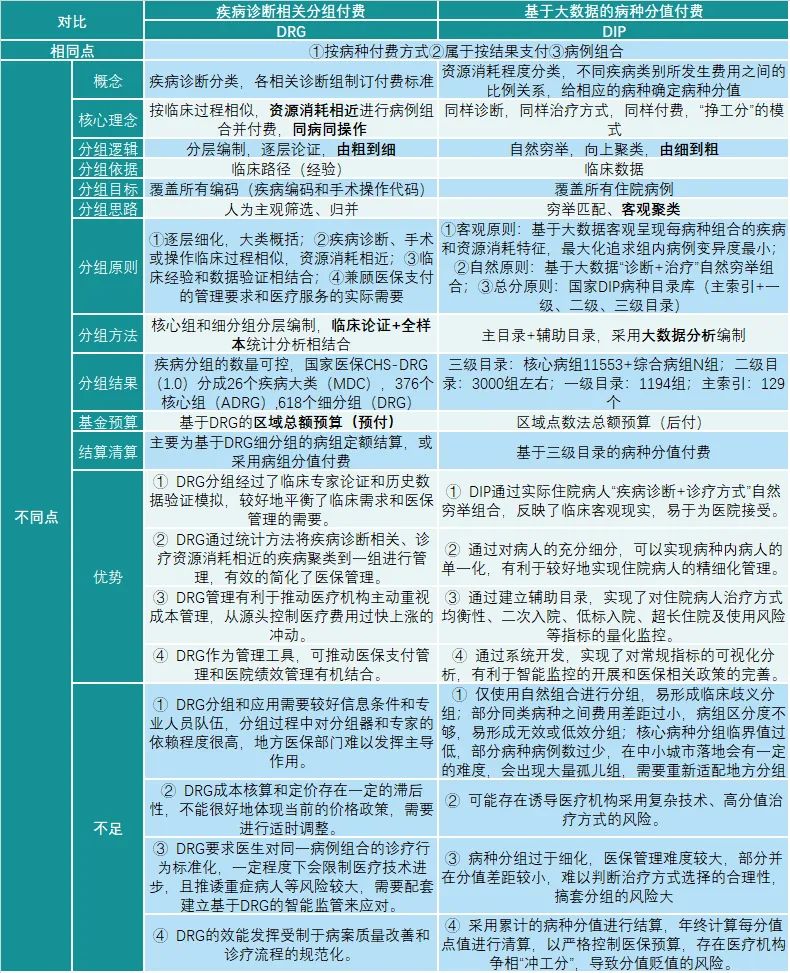
DRG与DIP同属于按病种方式付费方式,作为目前国家两种最主要的按病种付费方式,DIP更具有中国本土特色。二者在核心理念、分组原则等细节上也存在诸多不同,各有优势和不足。二者的概念、共同点及主要差异,如表1所示:
二、政策沿革
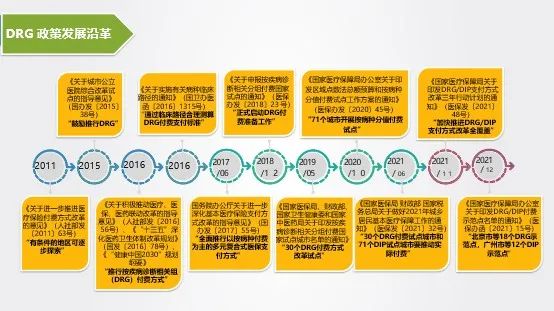
2009年是新医改元年,《中共中央国务院关于深化医药卫生体制改革的意见》提出,积极探索实行按人头付费,按病种付费,总额预付等方式。DRG政策发展至今,历程总体可分为三个阶段:
早期探索阶段:2011年5月,人社部《关于进一步推进医疗保险付费方式改革的意见》(人社部发〔2011〕63号),提出有条件的地区可逐步探索按病种分组(DRG)付费办法,进入DRG早期探索时期。
试点工作落地:2017年6月20日国务院办公厅发布《国务院办公厅关于进一步深化基本医疗保险支付方式改革的指导意见》(国办发〔2017〕55号),拉开按病种付费医保方式改革试点工作的大幕;2018 年底,国家医保局正式启动DRG付费准备工作;2019 年在全国 30个城市开展DRG付费方式改革试点,标志着从国家层面纵深推进医保支付方式改革;2020年决定在71个城市开展按病种分值付费试点,要求2021年底前,全部试点地区进入实际付费阶段。
全面覆盖:2021年国家医保局发布三年行动计划,DRG/DIP支付方式改革从“30+71”推向全面覆盖。
三、改革发展方向
《DRG/DIP支付方式改革三年行动计划》(以下简称“三年行动计划”),为下一步深入推进DRG/DIP支付方式改革明确了方向,推动DRG/DIP支付方式改革实现从局部向全面、从部分到全体、从粗放式向精细化纵深发展。”
“三年行动计划”提出了工作目标和时间表,从2022到2024年,全面完成DRG/DIP付费方式改革任务,推动医保高质量发展。到2024年底,全国所有统筹地区全部开展DRG/DIP付费方式改革工作,先期启动试点地区不断巩固改革成果;到2025年底,DRG/DIP支付方式覆盖所有符合条件的开展住院服务的医疗机构,基本实现病种、医保基金全覆盖。
“三年行动计划”同时,提出了四个方面的工作任务,一是实现“统筹地区、医疗机构、病种分组、医保基金”四个全面覆盖;二是“建立完善核心要素管理与调整机制、健全绩效管理与运行监测机制、形成多方参与的评价与争议处理机制、建立相关改革的协同推进机制”四个工作机制;三是“加强专业能力、信息系统建设、标准规范建设、示范点建设”四项基础建设;四是推进医疗机构“编码管理、信息传输、病案质控、医院内部运营管理”四个方面的协同改革。
目前,我国DRG/DIP试点工作为三年行动计划的实施奠定坚实基础,实施条件日趋完善。目前,顶层设计部署完成、专业技术规范不断完善、基础数据质量不断提升、专业人才队伍日益壮大、以及医保改革协同效应初现。然而,在全面实施过程中,仍然需要关注重点技术环节;关注实施过程中关键指标的监测、评价和调整机制,如病种、分值、点值、支付标准和医疗行为等;关注医保需求侧和医疗服务供给侧协同改革,尊重医疗服务内在规律等。
四、实践试点开展情况
2018 年 1 月 1 日,沈阳、广州分别开始实施按总额预算下的 DRG 和 DIP 付费试点。本文将选择北方地区DRG试点——沈阳,南方地区DIP 试点——广州,两个城市为例介绍 DRG 和 DIP 的实施操作及改革成效。

四川省医药保化品质量管理协会举办2026
当前,制药行业正处于合规升级与绿..关于举办四川省药品生产企业拟新任质量
各相关企业: 新修订的《中华人..四川省医药保化品质量管理协会党支部
2026年4月8日上午,省医药保化品质..四川省医药保化品质量管理协会党支部
2026年4月8日上午,省医药保化品质..关于收取2026年度会费的通知
各会员单位: 在过去的一年里,..四川省医药保化品质量管理协会党支部召
按照省市场监督管理局社会组织联合..