治疗血液系统恶性肿瘤的免疫治疗种类范围从基于细胞的治疗扩展到基于抗体的治疗。基于细胞治疗的早期尝试集中在靶向肿瘤相关抗原(TAA)的细胞毒性T细胞(CTL)的过继转移。随后产生了嵌合抗原抗体(CAR)T细胞的应用,它是一种靶向作用于表达在肿瘤细胞表面的TAA的细胞治疗,通常是针对B细胞恶性肿瘤的CD19。基于抗体的治疗包括多种免疫检查点抑制剂为基础的治疗,它们或是阻碍源自肿瘤细胞的无反应信号,或是直接增强T细胞活化。双特异性T细胞衔接器(BiTE)可直接利用T细胞靶向TAA(图1)。
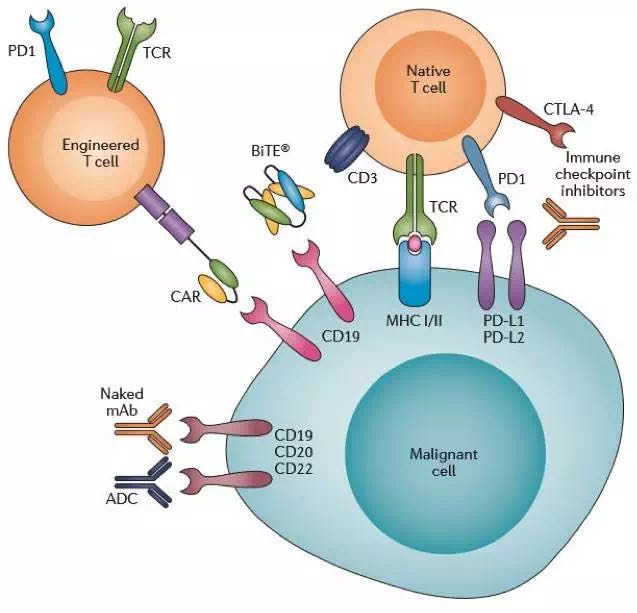
图1.免疫疗法的作用机制
CAR-T细胞改造工程
CAR-T细胞是经基因工程改造的以表达特异性抗体结合位点的自体T淋巴细胞,从而指引自体多克隆T细胞结合到特定的TAA。CAR由单链抗体(scFv)融合到活化的T细胞受体(TCR)的内部信号传导区域(通常是TCRζ链)组成(图2a)。CAR的优点很明显,因为多克隆CAR-T细胞识别抗原不受MHC限制(图2b),识别CD19是CAR-T目前最成功的成果。关于CAR-T结构,MSKCC、 NCI以及贝勒医学院有一个共同的γ逆转录病毒载体和CD28信号域。而希望之城综合癌症中心、宾夕法尼亚大学和哈钦森富莱德癌症研究中心使用的是慢病毒转染系统。MD Anderson癌症中心继续开发睡美人转座子系统,其结合了病毒和裸DNA的优点。每个方法的优缺点尚未完全阐明;但它们之间潜在的不同包括CAR的表达水平、细胞的持续性、安全性(包括潜在的致癌性)、制作效率、成本等(图2b)。
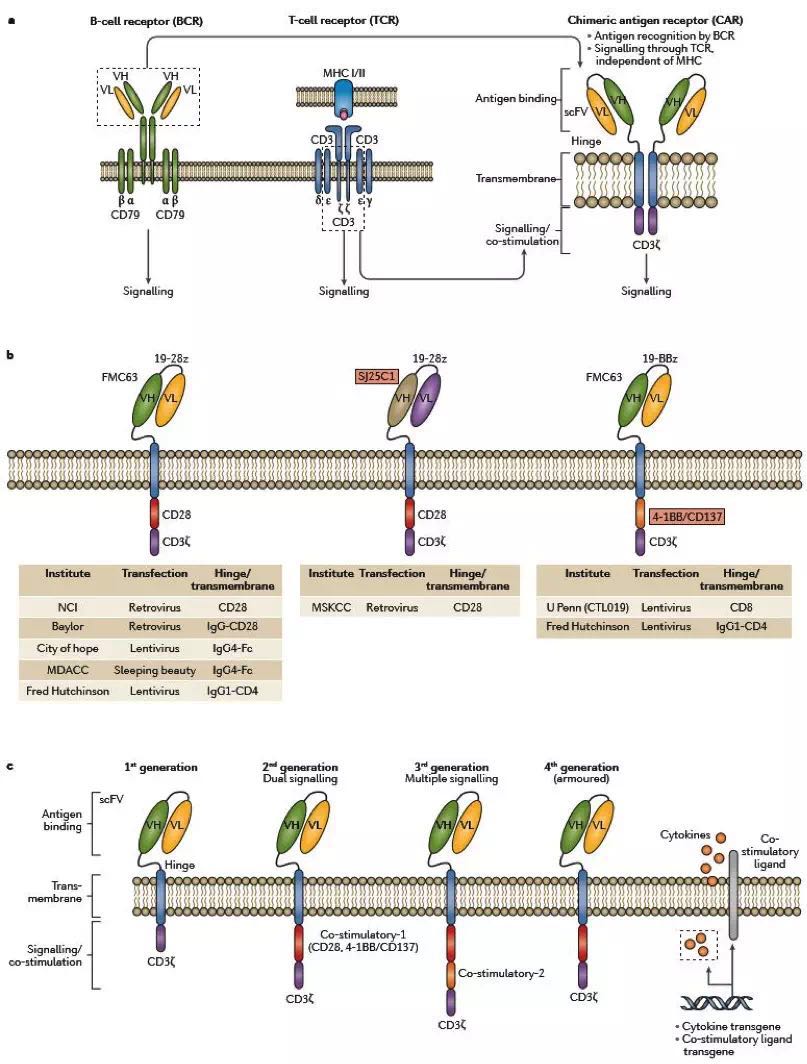
图2.CAR的大致结构
CAR-T细胞通过共刺激领域的混合可进一步改进结构以增加效率和作用持久性(图2c)。第一代CAR-T细胞的临床研究源自治疗B细胞恶性肿瘤(通过靶向CD20或CD19抗原)显示出的该方法的可行性;然而这些加工过的细胞缺乏显著的抗肿瘤活性,可能是因为CAR-T细胞的持久性不足。二代和第三代CAR设计采用一个或两个共同刺激信号域。临床研究显示第二代CAR提高了体内转染T细胞的作用范围和持久性。第三代CAR包含两个共刺激结构域,由一个CD28或4-1BB域和一个其他分子,如OX40、CD28和4-1BB组成。第四代“装甲” CAR-T细胞额外表达细胞因子或共刺激配体,其目的是增强CAR-T细胞的扩增和寿命。
CAR-T细胞的临床数据
急性淋巴细胞性白血病
到目前为止,CAR-T细胞治疗在B细胞ALL患者中最有效。在MSKCC,大多数采用CAR-T细胞治疗的患者是成年人,而其他治疗组对儿童和成人患者均采用该治疗。尽管在使用的CAR结构、预处理方案、输注T细胞剂量和患者人群有差异,几个小组发表的研究报告了相似的70-90%的完全缓解(CR)率。
慢性淋巴细胞性白血病(CLL)
CAR-T细胞对CLL的治疗效果正在改进。一些早期临床结果证实较之于在淋巴结的病变,CAR-T细胞可能对藏匿在骨髓中的CLL细胞更有效。
非霍奇金淋巴瘤(NHL)
NHL患者的CAR-T细胞治疗累积的经验主要在弥漫性大B细胞淋巴瘤(DLBCL)或滤泡性淋巴瘤(FL)患者身上。

毒性
CAR-T细胞相关最显著的毒性是CRS、脑病、与B细胞发育不全。CAR-T细胞扩增诱发CRS并诱导的细胞因子在反应肿瘤微环境中的表达,从而引发一系列细胞因子释放。CRS的发生率和严重程度因CAR-T细胞输入而异,从需要重症监护的致命的重型CRS,到没有明显的临床症状的实验室确诊CRS。脑病与CRS密切相关,被认为是一个发生在高达50%的接受CAR-T 细胞治疗的患者身上的高概率事件。
前景展望
越来越多的采用CAR-T治疗的病例提示了一下几点: 第一,二代CAR-T细胞比一代更有效;第二, CAR-T细胞回输之前的淋巴细胞删除对成功治疗是必要的;第三, CRS更常见于高肿瘤负担的患者,但可以通过托珠单抗以及类固醇进行治疗。
CAR-T细胞治疗是一种有前途的方法,特别是对无法移植的患者。正在评估提高治疗安全性的新方法,包括通过单纯疱疹病毒胸苷激酶导入自杀基因及诱导caspase 9(iCasp9),或靶向细胞表面蛋白质,如截断的EGFR或CD20。
随着CD19靶向CAR-T细胞的成功,靶向其它细胞特异性TAA也正在研发。包括靶向作用于κ或λ轻链、CD30、CD123、趋化因子及细胞因子。可探索与小分子抑制剂如ibrutinib,lenalidomide,或免疫检查点抑制剂联用,以改进CAR-T细胞活性或抑制内源性T细胞抑制性微环境,增强疗效。
双特异性抗体及衍生物
双特异性抗体和相继的衍生物已被开发,其通过抗体骨架蛋白工程来提高效价以有利于免疫系统的参与。Blinatumomab(BLINCYTO®, Amgen)是一种一流的双特异性T细胞衔接器(BiTE),是首个被FDA认证的双特异性抗体类药物,靶向CD19和CD3分子。类似的平台包括二价双功能双亲和重定向抗体(DART),四价双功能串联抗体,和三特异性抗体。 (图3)
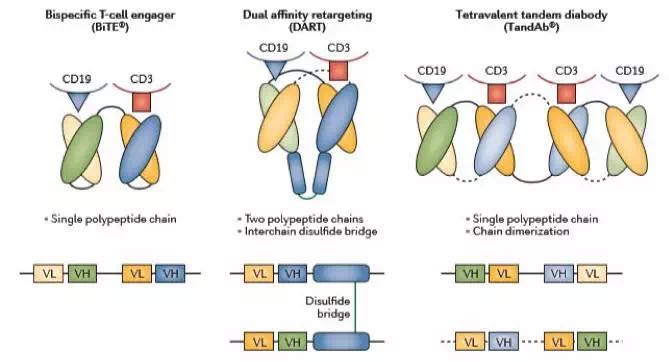
图3.不同类型的T细胞抗体结构
Blinatumomab的临床数据
急性淋巴细胞性白血病
CD19在B-ALL中高度表达,并且为blinatumomab的靶向作用位点。
非霍奇金淋巴瘤

毒性
Blinatumomab I期研究大多数不良反应为轻度至中度,并且是可逆的;然而,神经系统的毒性,包括头痛、震颤、失语、共济失调、定向力障碍和癫痫,以及白细胞减少症和中性粒细胞减少相关感染,正在引起关注。总的来说,由于治疗相关毒性,10%患者停止blinatumomab治疗。在II期研究中其他常见的不良反应研究有发热、疲劳、头痛、震颤、白细胞减少、低血钾、血液免疫球蛋白减少、发热性中性粒细胞减少和贫血;严重不良反应包括感染、中枢神经系统和精神疾病。一过性B细胞发育不全,导致低丙种球蛋白血症已经被报道。
对神经系统不良反应的预测指标进行了研究。外周血中低B细胞/T细胞比值与NHL患者高风险的中枢神经系统毒性相关。
前景展望
Blinatumomab于2014年12月被FDA批准用于治疗复发或难治性白血病。FDA和EMA均已授予blinatumomab孤儿药地位,同时,FDA已授予blinatumomab突破性疗法。目前,研究者们正在广泛的难治性肿瘤类型中,探索BiTE创新疗法的潜力。
双特异性抗体的设计需要功能的均衡,包括生物利用度、靶向性、稳定性和有效性。而尝试改变的双特异性抗体平台应能提高生物利用度,减少不便的连续加药的要求。
免疫检查点抑制剂
免疫检查点的功能是维持自身耐受性和防止自身免疫。抗原呈递细胞(APC)和T细胞之间形成免疫突触,在许多共刺激性和抑制性相互作用下调节T细胞反应的强度和持续时间(图4a)。周围的微环境肿瘤和/或非肿瘤细胞普遍过表达抑制蛋白,以抑制T细胞效应器功能,如细胞毒性T淋巴细胞相关性蛋白4(CTLA-4)和程序性细胞死亡蛋白1(PD-1),导致肿瘤免疫逃逸。
虽然CTLA-4和PD-1都表现出抑制肿瘤免疫的作用,然而其作用机制是不同的 (图4b).
血液恶性肿瘤患者靶向PD-1–PD-L1轴引起了人们的关注,因为PD-L1或PD-L2在各种淋巴恶性肿瘤中频繁表达。PD-L1在造血细胞中表达,如T细胞、B细胞、巨噬细胞、自然杀伤细胞、树突状细胞、以及非造血性细胞。导致PD-L1或PD-L2在恶性血液病患者中表达的机制是多种多样的,包括基因改变或在某些情况下JAK/STAT信号通路的激活,以及细胞因子的刺激,如IFNγ。
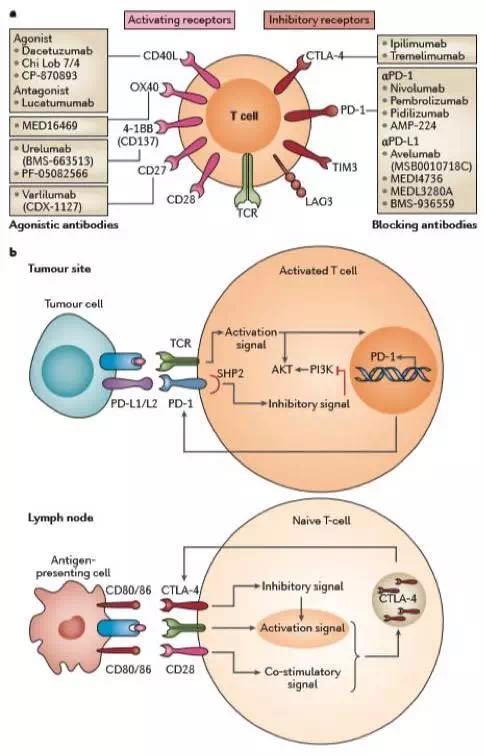
图4. 用于维持自身耐受和预防自身免疫的免疫检查点
免疫检查点抑制剂的临床数据
非霍奇金淋巴瘤
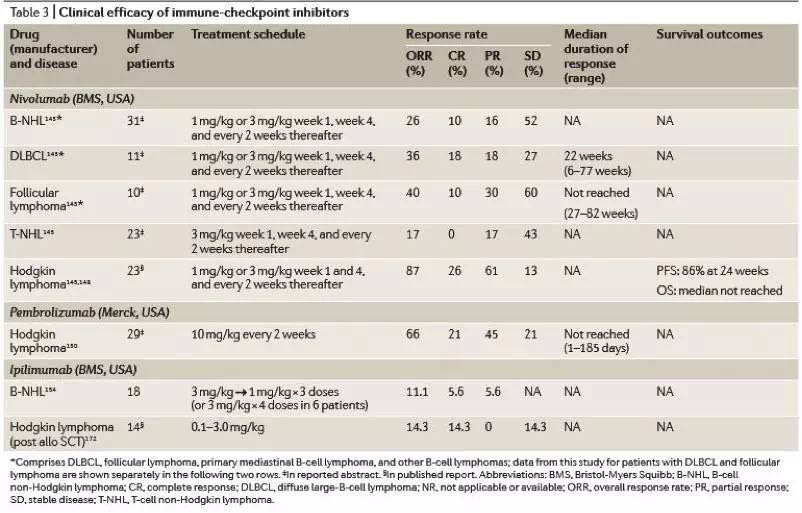
Pidilizumab是第一个在淋巴恶性肿瘤患者上进行测试的PD-1阻断抗体。Pidilizumab在DLBCL患者的I期和II期研究和联用利妥昔单抗治疗复发性/难治性FL研究显示出可喜的成果。但是,有人认为是pidilizumab PD-1的特异性低。
霍奇金淋巴瘤(HL)
I期nivolumab和pembrolizumab的研究在HL患者身上有了令人振奋的结果,同样还有其他在开发的免疫检查点靶向抗体包括抗PD-L1和抗4-1BB抗体的应用。
毒性
免疫检查点抑制剂相关的毒性通常是与免疫相关,包括肺炎、肠炎、肝炎、垂体炎、甲状腺炎。这些不良反应的频率和严重程度取决于抗体、通路和疾病的不同。
前景展望
淋巴恶性肿瘤患者中靶向PD-1 -PD-L1轴是一种很有前途的治疗策略,尤其对于HL。目前已投入大量精力寻找对这些药物有反应的预测性生物标志物。
结论
免疫治疗将成为一个淋巴恶性肿瘤治疗策略的核心组成部分,特别是在复发和/或难治性肿瘤中。
•激活T细胞抗肿瘤细胞应答的免疫疗法在淋巴恶性肿瘤的治疗获得成功。
•二代嵌合抗原受体(CAR)T细胞靶向作用于表达CD19的B细胞,有望治疗B淋巴细胞恶性肿瘤
•CAR‑T‑细胞治疗和blinatumomab均对T细胞活化产生不良影响--以细胞因子释放综合征和中枢神经系统相关症状的形式
•免疫检查点抑制剂表现出对霍奇金淋巴瘤有显著的临床活性
•CAR-T细胞疗法及双特异性抗体在治疗ALL上有令人惊人的疗效,然而在NHL和CLL患者身上的效果不太显著,但仍然有前景。
关于举办四川省药品生产企业拟新任质量
各相关企业: 新修订的《中华人..四川省医药保化品质量管理协会党支部
2026年4月8日上午,省医药保化品质..四川省医药保化品质量管理协会党支部
2026年4月8日上午,省医药保化品质..关于收取2026年度会费的通知
各会员单位: 在过去的一年里,..四川省医药保化品质量管理协会举办2026
持续提升合规 智慧拓建高质 四川..四川省医药保化品质量管理协会党支部召
按照省市场监督管理局社会组织联合..